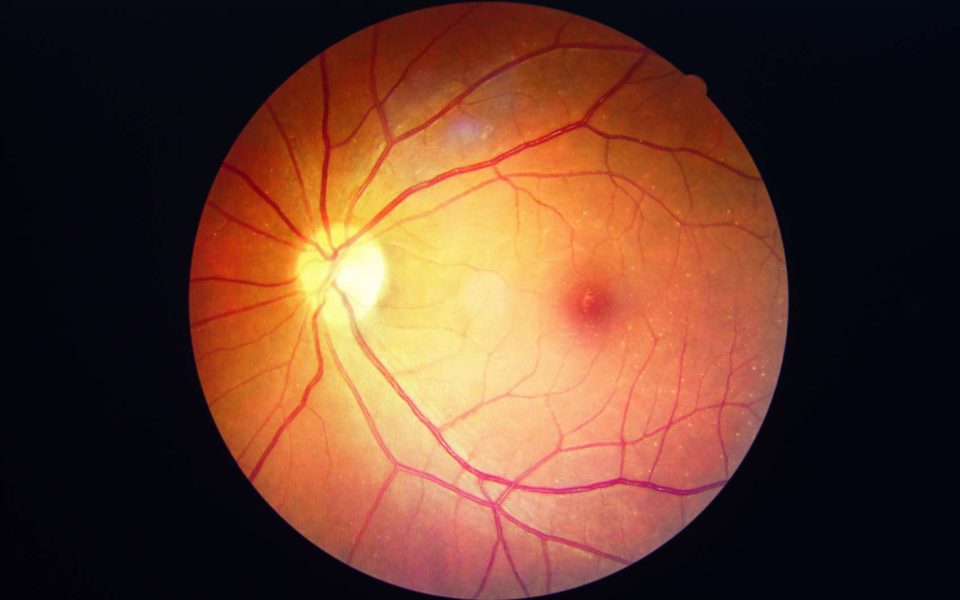
La rétinopathie diabétique est une maladie liée à une lésion des vaisseux sanguins de la rétine chez les personnes diabétiques. La rétinopathie diabétique peut se développer avec un diabète de type 1 ou 2. Elle peut commencer par de légers problèmes de vision, mais à long terme, elle peut provoquer la cécité. La rétinopathie est l’une des causes les plus fréquentes de cécité chez l’adulte. C’est aussi la principale maladie de l’œil chez les diabétiques.
La rétinopathie diabétique précoce est également connue sous le nom de rétinopathie diabétique non proliférante (RDNP). Elle est dite non proliférante parce qu’aux premiers stades de la rétinopathie diabétique, l’œil ne crée pas de nouveaux vaisseaux sanguins. Aux stades précoces de la rétinopathie, les vaisseaux sanguins endommagés dégagent souvent du sang et du liquide dans l’œil. Dans certains cas, le centre de la rétine, ou macula, commence à gonfler. Cela entraîne un phénomène appelé œdème maculaire.
La rétinopathie diabétique de stade avancé est parfois appelée rétinopathie diabétique proliférante parce qu’à ce stade, de nouveaux vaisseaux sanguins commencent à se développer dans la rétine. Ces nouveaux vaisseaux sanguins sont généralement anormaux et se développent au centre de l’œil.
La rétinopathie diabétique est due à un niveau excessif de sucre dans le sang. Cet excès de sucre endommage les vaisseaux sanguins qui apportent le sang dans le rétine.
La rétine est une membrane de tissus située dans la face interne de l’œil qui convertit les images captées par l’œil en signaux nerveux que le cerveau peut traiter. Les vaisseaux sanguins de la rétine peuvent s’obstruer et bloquer l’apport sanguin d’une partie de la rétine. Ce bloquage de la circulation sanguine peut provoquer une cécité partielle. Lorsque l’œil essaye de remplacer les vaisseaux sanguins obstrués, il arrive souvent que les nouveaux vaisseaux ne se forment pas normalement. Ces nouveaux vaisseaux sanguins fuient et forment un œdème pouvant entraîner la perte de la vue.
Le risque de développer une neuropathie diabétique augmente avec la durée du diabète. La quasi-totalité des personnes souffrant du diabète depuis plus de 30 ans présentent des symptômes de la rétinopathie. Tenir le diabète sous contrôle peut aider à ralentir la progression.
Il est rare que des symptômes surviennent pendant les stades précoces de cette maladie. Les symptômes apparaissent le plus souvent dans les deux yeux et peuvent être les suivants :
- corps flottants ou taches noires apparaissant dans le champ de vision
- baisse de la vision de nuit
- vision floue
- perte de la vision
- difficulté à distinguer les couleurs
Les symptômes de la rétinopathie diabétique n’apparaissent souvent qu’une fois qu’il y a de grosses lésions dans l’œil. Pour prévenir ces lésions asymptomatiques, vous devez faire examiner vos yeux régulièrement afin de surveiller leur état.
Il est possible de détecter la rétinopathie diabétique avec un examen du fond d’œil après dilatation des pupilles. Il faudra d’abord dilater la pupille avec des gouttes ouvrant largement vos pupilles, ce qui permettra au médecin d’examiner soigneusement l’intérieur de l’œil. Au cours de l’examen, le médecin recherchera notamment les troubles suivants :
- vaisseaux sanguins anormaux
- gonflement
- saignement
- vaisseaux sanguins obstrués
- cicatrisation
- décollement de la rétine
L’angiographie à la fluorescéine
Une angiographie à la fluorescéine pourra être pratiquée. Pour cet examen, un colorant est injecté dans votre bras pour permettre au médecin d’observer la circulation sanguine dans l’œil. Des images du colorant seront prises à l’intérieur de l’œil afin de déterminer quels vaisseaux sont obstrués, fuient ou sont brisés.
La tomographie par cohérence optique
La TCO est un examen d’imagerie médicale qui produit des images de la rétine permettant au médecin de déterminer son épaisseur. La TCO aide à déterminer si, et le cas échéant en quelle quantité, des liquides se sont accumulés dans la rétine.
Au stade précoce de la rétinopathie diabétique, il n’a généralement pas grand chose à faire. Votre médecin procédera certainement à des examens oculaires réguliers afin de surveiller l’état de vos yeux et de pouvoir agir si un traitement devient nécessaire. Votre endocrinologue pourra vous aider à contrôler votre diabète afin de ralentir la progression de la rétinopathie.
Pour une rétinopathie diabétique au stade avancé, le traitement variera en fonction de la gravité de votre cas et du type de rétinopathie. Traitements possibles :
- la photocoagulation laser focale, qui utilise un laser pour contrôler ou bloquer l’écoulement de sang ou de liquides dans l’œil
- la photocoagulation panrétinienne au laser (PPR ou scatter laser photocoagulation), qui utilise un laser pour réduire les vaisseaux sanguins anormaux dans l’œil
- la vitrectomie, qui consiste à retirer le sang du vitré de l’œil
Si vous avez du diabète, il est vital que vous conserviez une tension artérielle, une glycémie et un taux de cholestérol normaux pour prévenir la rétinopathie diabétique. Arrêtez de fumer si vous êtes fumeur, et faites de l’exercice régulièrement et modérément tout au long de la semaine. Soyez attentif à tout changement dans votre vision. Un examen oculaire annuel est également recommandé afin que le médecin puisse détecter un éventuel problème dans la rétine.
Résumé